ブログ
内科・脳神経外科・糖尿病内科・腎臓内科の
浦安やなぎ通り診療所
内科・脳神経外科・糖尿病内科・腎臓内科の
浦安やなぎ通り診療所
糖尿病で治療中の50歳代の男性の患者さんが、尿に蛋白尿が出たとのことで来院されました。
このままだと、透析になってしまうと非常に心配していました。
糖尿病性腎症による透析導入の割合は、2020年のデータにおいて、全透析導入患者の約40%(約16,000人)であり、原疾患として、第1位となっています。
糖尿病性腎症は、糖尿病の発症から、約5〜10年の経過で、微量アルブミン尿の出現を持って、臨床的に発症します。
その後、顕性蛋白尿、持続的蛋白尿へと進展し、さらに腎機能低下、末期腎不全へと進行していきます。
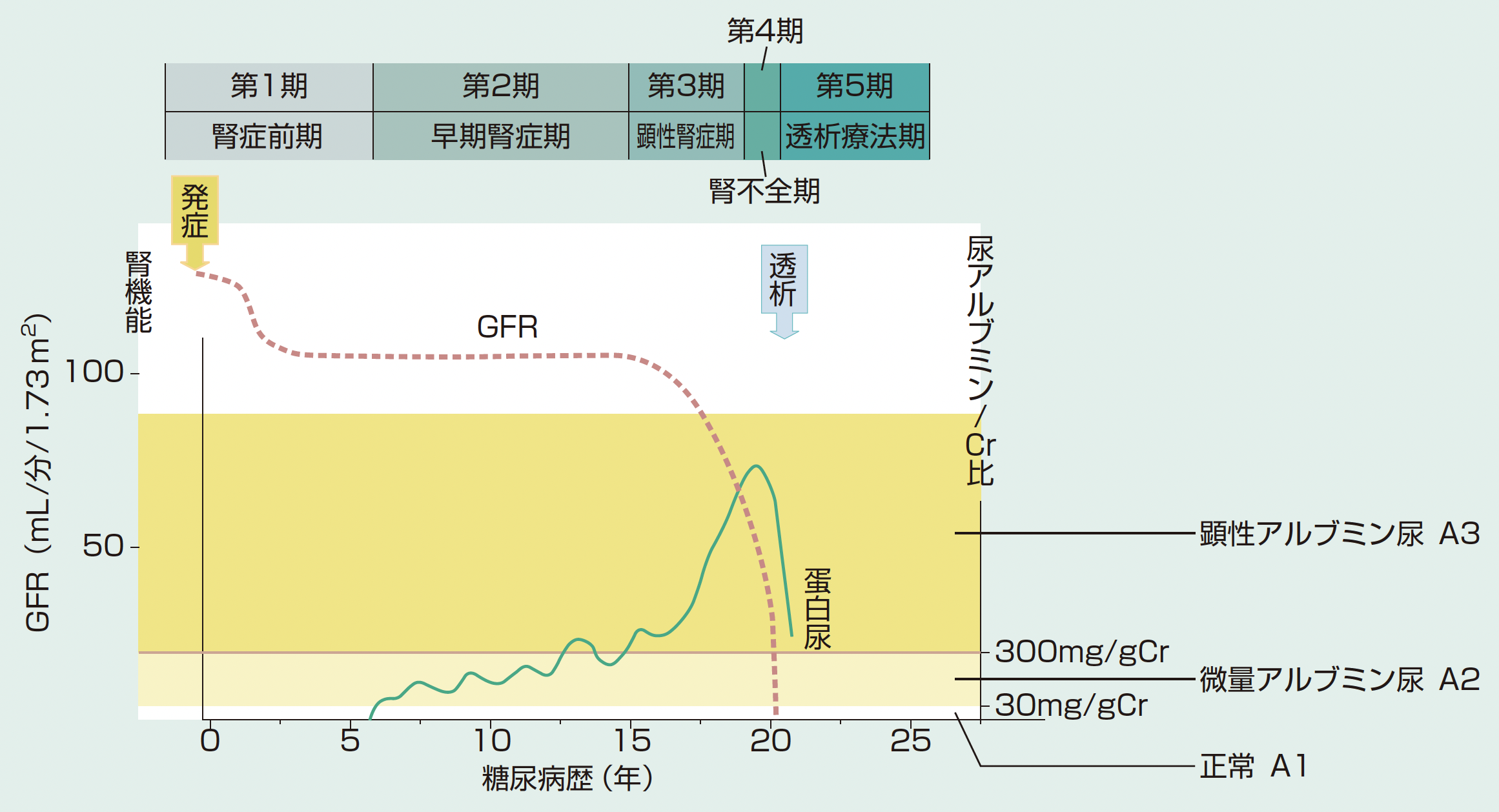
CKD診療ガイド2012より『2型糖尿病性腎症の臨床経過』
ただし、すべての患者さんの腎機能が重症化していくわけではありません。
重症化予防で大切なことは、早期発見、早期介入して、血糖のコントロール、全身管理を行い、進行を緩徐、抑制することです。
糖尿病性腎症患者におけるHbA1c 7.0%未満の血糖管理は、微量アルブミン尿出現の時期(第2期:早期腎症期)までであれば、進行を抑制するために推奨されますが、顕性アルブミン尿が出現する顕性腎症期(第3期)以降の進行抑制には、明らかな有効性が証明されておりません。
糖尿病性腎症を含めた血管合併症の発症・進行抑制ならびに生命予後改善のために、複数の危険因子の集学的治療(適切な体重管理を含む生活習慣の修正ならびに血糖・血圧・脂質の適切な管理、禁煙など)が推奨されます。
具体的な管理目標は
早期発見、早期介入して、しっかり血糖管理、全身管理を行うことにより、進行が抑制されます。
なお、このような治療、管理を行なっても進行してしまう症例やアルブミン尿が出現せずに腎機能が悪化してしまう症例もあります。
典型的な糖尿病性腎症の経過と一致せずに進行してしまう場合は、近隣医療機関の腎臓内科の先生方と連携し、対応していきます。
参考文献:
C K D診療ガイド2012 日本腎臓学会
エビデンスに基づくC K D診療ガイド2018 日本腎臓学会